Les troubles du neurodéveloppement chez l’enfant et les douleurs chroniques chez l’adulte sont encore le plus souvent pensés dans des registres distincts, portés par des disciplines qui se croisent peu. Pourtant, l’observation clinique, lorsqu’elle s’inscrit dans le temps long du développement, suggère une continuité plus profonde que ne le laissent entendre les classifications actuelles.
À partir des travaux récents sur le syndrome d’apnées obstructives du sommeil (SAOS), le couplage posture–respiration et l’effort ventilatoire chronique, cet article propose une lecture intégrative reliant deux tableaux cliniques a priori éloignés : le TDAH associé à des troubles oppositionnels chez l’enfant, et les cervicalgies ou névralgies cervico-brachiales chez l’adulte.
En s’appuyant sur une relecture développementale des mécanismes respiratoires, posturaux et neurophysiologiques, il explore l’hypothèse d’une désynchronisation des rythmes lents comme fil conducteur de ces trajectoires cliniques. Le Système Tonico-Ventilatoire (STV) y est envisagé non comme un modèle explicatif supplémentaire, mais comme un cadre de cohérence permettant de relier comportement, douleur et autorégulation.
L’enjeu n’est pas d’étendre abusivement les frontières d’un trouble à un autre, mais de questionner ce que la physiologie révèle lorsque l’on cesse de la fragmenter. Entre sommeil et éveil, respiration et posture, enfance et âge adulte, c’est une autre manière de penser la prévention, la clinique et la recherche qui se dessine.
I - De l’agitation à la douleur : une même désynchronisation physiologique
Depuis plusieurs décennies, la clinique moderne s’est construite sur une segmentation croissante des troubles : trouble du neurodéveloppement chez l’enfant, pathologies musculo-squelettiques chez l’adulte, trouble du sommeil traité comme une entité à part. Cette organisation, efficace sur le plan diagnostique, montre cependant aujourd’hui ses limites lorsqu’il s’agit de comprendre ce qui relie ces tableaux cliniques entre eux, au-delà de leurs manifestations visibles.
Car à y regarder de plus près, certaines constellations symptomatiques semblent se répondre à distance dans le temps.
L’agitation et l’opposition de l’enfant, l’hypervigilance attentionnelle, puis des années plus tard, les cervicalgies, les névralgies cervico-brachiales, les douleurs chroniques inexpliquées. Comme si le corps et le cerveau racontaient une histoire continue, mais dans des langages différents selon l’âge.
Cet article propose de défendre une hypothèse forte :
les tableaux cliniques diffèrent selon le stade développemental, cependant, ils semblent relever de mécanismes convergents, centrés sur la désynchronisation des rythmes de régulation.
Ils reposeraient sur une désynchronisation progressive de la physiologie, dont le point d’entrée principale est souvent le système respiratoire, et plus précisément la régulation tonico-ventilatoire.
Le SAOS comme modèle révélateur, non comme exception
Le syndrome d’apnées obstructives du sommeil (SAOS) constitue un terrain d’observation particulièrement fécond pour cette hypothèse. Longtemps considéré comme un trouble strictement nocturne, centré sur la mécanique des voies aériennes supérieures, le SAOS est aujourd’hui reconnu comme une pathologie systémique, aux répercussions diurnes multiples : cognitives, émotionnelles, posturales et neurovégétatives.
Les travaux de Louis Clavel et de ses collègues, publiés en 2020, marquent un tournant décisif dans cette compréhension. En montrant que les patients souffrant de SAOS présentent une hyperextension cervicale, une hypercyphose thoracique, une instabilité posturale et surtout une altération du couplage posturo-respiratoire, ces auteurs déplacent le regard :
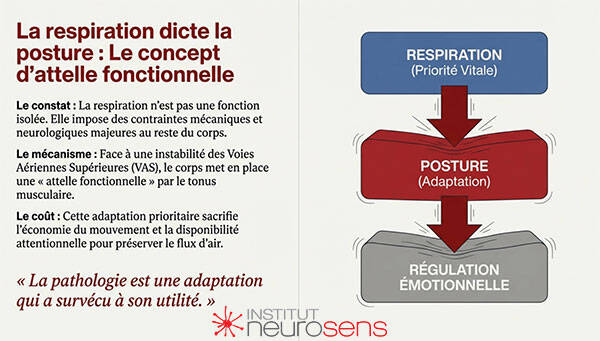
la posture n’est plus une variable secondaire, mais une réponse adaptative à une contrainte respiratoire chronique.
Cette observation est fondamentale. Elle suggère que la respiration, lorsqu’elle devient coûteuse ou instable, impose ses exigences au système postural. Le corps se réorganise pour maintenir un débit ventilatoire suffisant, y compris à l’éveil. Ce qui se donne à voir sous la forme de “mauvaises postures” ou de “déséquilibres” relève en réalité de stratégies adaptatives intelligentes, mais potentiellement délétères à long terme.
De la biomécanique à la neurophysiologie : un changement de focale
Les travaux plus récents de Rémi Valentin, menés sous la direction du Pr Thomas Similowski entre 2022 et 2024, prolongent et approfondissent cette perspective. En étudiant le couplage locomotion-ventilation et le couplage posturo-ventilatoire chez les patients SAOS, ils montrent que l’effort ventilatoire ne se limite pas à la nuit. Il se prolonge à l’éveil sous la forme d’une respiration corticalisée, mobilisant des ressources motrices et attentionnelles habituellement dédiées à d’autres fonctions.
Autrement dit, chez ces patients, respirer n’est plus un automatisme silencieux.
C’est un acte qui engage le cortex, le tonus musculaire, la posture, et parfois même la marche. Cette surmobilisation s’accompagne d’une rigidification des coordinations motrices et d’une perte de souplesse rythmique. La respiration impose son tempo au reste du corps.
Ces travaux montrent également que cette surcoordination est partiellement réversible lorsque l’on stabilise mécaniquement les voies aériennes supérieures, par exemple à l’aide d’une orthèse d’avancée mandibulaire. Ce point est essentiel : il confirme que la désorganisation observée n’est pas une fatalité structurelle, mais bien une adaptation fonctionnelle, susceptible d’être modulée.
Une même désynchronisation, deux expressions cliniques
C’est ici que se dessine le cœur de notre propos.
Chez l’adulte, lorsque ces adaptations se prolongent pendant des années, le système finit par “payer le prix” sur le plan biomécanique. Les muscles cervicaux et scapulaires deviennent des muscles respiratoires accessoires de substitution. Le tonus de fond ne redescend plus. La posture se rigidifie. Apparaissent alors les cervicalgies, les névralgies cervico-brachiales, les douleurs chroniques dites “mécaniques”, souvent résistantes aux traitements locaux.
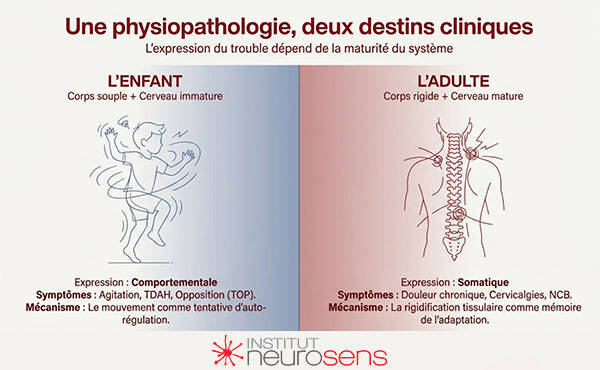
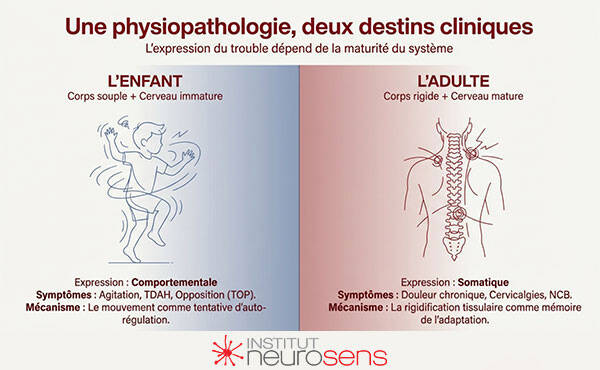
Chez l’enfant, en revanche, le corps n’a pas encore cette inertie biomécanique. Le squelette est souple, la douleur chronique rare. Mais le système nerveux, encore immature, ne dispose pas des mêmes capacités de compensation silencieuse. La désynchronisation physiologique s’exprime alors autrement : par le comportement.
Agitation, impulsivité, opposition (TOP), difficultés attentionnelles (TDAH) peuvent être comprises comme des manifestations extériorisées d’un système en hypervigilance, incapable d’accéder aux états de transition nécessaires à l’autorégulation.
Cette lecture trouve un écho particulièrement cohérent dans l’analyse EEG quantitative. Chez ces enfants, on observe fréquemment une carence d’activité dans les ondes bas-alpha, autour de 8–10 Hz, fréquences caractéristiques des transitions veille-éveil, de l’inhibition souple et de la disponibilité attentionnelle. Le cerveau peine à ralentir sans s’effondrer, à se poser sans se dissocier.
Vers une lecture rythmique et systémique du développement
Ainsi, ce que l’enfant exprime par le comportement, l’adulte l’exprime par la douleur.
Mais dans les deux cas, il s’agit du même système de régulation confronté à une désynchronisation progressive de ses rythmes fondamentaux : respiration, tonus, posture, vigilance.
Cette continuité développementale invite à dépasser les lectures symptomatiques et les cloisonnements disciplinaires. Elle appelle un cadre théorique capable d’articuler biomécanique, neurophysiologie et dynamique des rythmes lents.
C’est précisément ce que propose le concept de Système Tonico-Ventilatoire (STV), au cœur de l’approche en neurothérapie intégrative. En considérant la respiration comme un chef d’orchestre discret des coordinations corporelles et cérébrales, le STV offre une grille de lecture unifiée pour comprendre comment une contrainte respiratoire initialement fonctionnelle peut, au fil du temps, désorganiser l’ensemble du système.
Objectif de l’article
À partir des travaux fondateurs de Clavel (2020) et des recherches plus récentes de Valentin et Similowski (2024), cet article se propose de :
- Montrer que les tableaux cliniques du TDAH/TOP chez l’enfant et des douleurs cervico-brachiales chez l’adulte relèvent de mécanismes physiopathologiques communs ;
- Décrire ces mécanismes en termes de désynchronisation des rythmes neuro-ventilatoires et tonico-posturaux ;
- Et ouvrir des perspectives cliniques et de recherche fondées sur une approche systémique, intégrative et développementale.
Il ne s’agira pas ici d’opposer les modèles, mais de les relier.
Car c’est souvent dans les interstices entre disciplines que la physiologie accepte enfin de se raconter.
II. Le SAOS comme point d’entrée d’une désorganisation posturale
Les apports décisifs des travaux de Clavel et al. (2020)
Pendant longtemps, le syndrome d’apnées obstructives du sommeil (SAOS) a été abordé comme un trouble essentiellement nocturne, relevant d’une défaillance mécanique localisée au niveau des voies aériennes supérieures. Dans cette perspective, les conséquences diurnes — fatigue, troubles cognitifs, somnolence — étaient considérées comme secondaires, indirectes, voire simplement réactionnelles au manque de sommeil.
Les travaux de Louis Clavel et de ses collègues, publiés en 2020, opèrent un déplacement majeur de ce cadre de pensée. Ils montrent que le SAOS ne se contente pas de perturber le sommeil : il reconfigure la posture et l’équilibre à l’éveil, par des mécanismes directement liés à la respiration.
Ce changement de focale est essentiel, car il introduit une idée simple mais profondément transformatrice : le corps ne subit pas passivement le SAOS, il s’y adapte activement.

Une posture qui respire avant de se tenir droite
En étudiant des patients atteints de SAOS modéré à sévère, Clavel et al. mettent en évidence un ensemble cohérent d’altérations posturales :
- Une hyperextension cervicale avec projection antérieure de la tête,
- Une hypercyphose thoracique,
- Une instabilité posturale accrue, notamment sur l’axe médio-latéral,
- Et surtout une augmentation de l’émergence respiratoire dans les oscillations posturales.
Ces résultats ne sont pas anecdotiques. Ils montrent que la respiration influence directement la stabilité du corps debout. Chaque cycle ventilatoire induit une perturbation posturale plus marquée que chez les sujets témoins. Autrement dit, respirer déstabilise davantage.
Mais ce point est crucial :
il ne s’agit pas d’une maladresse posturale ou d’un défaut de contrôle moteur.
Il s’agit d’une adaptation fonctionnelle à une contrainte respiratoire chronique.
L’hyperextension cervicale, par exemple, n’est pas une posture “pathologique” en soi. Elle augmente le calibre des voies aériennes supérieures, facilite le passage de l’air et participe à la stabilisation du pharynx. Le corps fait ce qu’il peut pour maintenir une ventilation efficace, même si cela se fait au prix d’une surcharge mécanique ailleurs.
Le couplage posturo-respiratoire : un concept clé
L’un des apports majeurs de l’étude de Clavel réside dans l’analyse du couplage posturo-respiratoire.
Ce concept désigne la coordination fine entre :
- Les mouvements induits par la respiration,
- Les ajustements toniques nécessaires au maintien de l’équilibre,
- Et les mécanismes centraux qui orchestrent ces ajustements.
Chez le sujet sain, ce couplage est discret, souple, presque invisible.
La respiration perturbe légèrement la posture, et le système postural compense sans effort apparent.
Chez les patients SAOS, ce couplage devient plus visible, plus contraignant, plus coûteux. La respiration “émerge” dans la posture. Elle impose ses contraintes au système d’équilibre, qui doit travailler davantage pour maintenir l’axe du corps.
Ce point est fondamental, car il montre que la désorganisation posturale observée n’est pas d’origine périphérique (musculaire ou articulaire), mais centrale et respiratoire. La respiration devient un facteur organisateur — ou désorganisateur — de la posture.
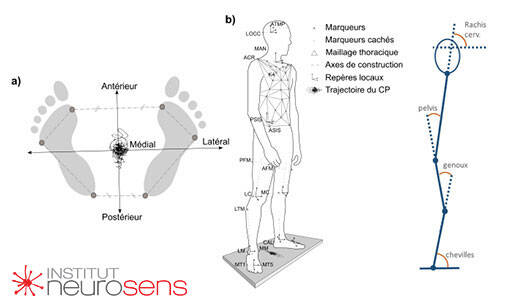
Une adaptation centrale, pas seulement mécanique
Les auteurs vont plus loin en suggérant que cette altération du couplage posturo-respiratoire est médiée centralement. Elle ne résulte pas uniquement de contraintes biomécaniques locales, mais d’une modification de la commande respiratoire elle-même.
Autrement dit, le cerveau adapte sa façon de respirer pour faire face à l’instabilité des voies aériennes supérieures, et cette adaptation se répercute sur l’ensemble du système tonico-postural.
Cette hypothèse trouve un écho dans les données issues de la neurophysiologie respiratoire : chez les patients SAOS, la respiration à l’éveil mobilise davantage les aires corticales motrices et prémotrices. Respirer devient un acte partiellement volontaire, ou du moins surveillé, au lieu de rester un automatisme silencieux.
Cette “respiration corticalisée” a un coût :
- Elle sollicite le tonus de fond,
- Elle rigidifie les coordinations,
- Elle réduit la souplesse adaptative du système postural.
Le corps comme archive de la contrainte respiratoire
Les résultats de Clavel et al. invitent ainsi à lire la posture comme une trace vivante de l’histoire respiratoire du sujet.
Le corps garde la mémoire des contraintes qu’il a dû intégrer pour continuer à fonctionner.
Dans cette perspective :
- L’hyperextension cervicale n’est pas une cause, mais une conséquence ;
- La cyphose thoracique n’est pas un défaut, mais une compensation ;
- l’instabilité posturale n’est pas un trouble isolé, mais un indicateur de surcharge fonctionnelle.
Ce renversement de perspective est décisif pour la clinique. Il permet de comprendre pourquoi les approches purement locales — étirements, renforcement, corrections posturales isolées — échouent souvent à produire des effets durables. Elles s’attaquent à la forme visible, sans traiter la contrainte respiratoire qui continue d’organiser le système en profondeur.
Le SAOS comme modèle, au-delà du sommeil
Enfin, et c’est peut-être le point le plus important pour la suite de cet article, le SAOS apparaît ici non pas comme une pathologie isolée, mais comme un modèle expérimental grandeur nature d’une désynchronisation physiologique plus large.
Ce que Clavel et al. mettent en évidence chez les patients SAOS, désorganisation du couplage respiration-posture, surcharge tonique, rigidification des coordinations, pourrait exister à des degrés variables dans d’autres contextes cliniques, y compris en l’absence de diagnostic formel de SAOS.
Le SAOS devient ainsi une porte d’entrée conceptuelle pour penser :
- L’effort ventilatoire chronique,
- La désynchronisation des rythmes lents,
- Et leurs conséquences sur la posture, l’équilibre et, à terme, la douleur.
C’est sur cette base que les travaux plus récents de Valentin et Similowski viendront élargir le cadre, en montrant que cette désorganisation ne s’arrête pas à la station debout, mais s’étend à la marche, à l’effort, et aux fonctions cognitives.
Le Système Tonico-Ventilatoire (STV) : le fil conducteur
Le Système Tonico-Ventilatoire (STV) désigne l’ensemble des mécanismes par lesquels la respiration, le tonus musculaire et la posture se régulent mutuellement pour assurer une fonction vitale simple en apparence : respirer sans y penser.
Dans un fonctionnement physiologique équilibré :
- La respiration est majoritairement automatique,
- Le tonus postural s’ajuste finement au rythme ventilatoire,
- La posture fournit un socle stable mais souple,
- Et les rythmes lents (respiration, oscillations posturales, régulation autonome) restent synchronisés.
Le STV fonctionne alors comme un chef d’orchestre discret : il coordonne sans bruit, sans effort conscient, sans surcharge.
Lorsque la respiration devient instable ou coûteuse comme dans le SAOS ce système se dérègle.
La ventilation exige plus de contrôle.
Le tonus augmente pour sécuriser les voies aériennes.
La posture se rigidifie pour soutenir l’effort.
Le STV bascule alors d’un mode autorégulé à un mode compensatoire.
Ce basculement n’est pas un dysfonctionnement, mais une adaptation intelligente.
Le problème survient lorsque cette adaptation s’installe dans la durée, entraînant une désynchronisation progressive des rythmes physiologiques, avec des conséquences différentes selon l’âge et la maturité du système.
C’est cette désynchronisation et non les symptômes isolés qui constitue le cœur de la problématique clinique abordée dans cet article.
V - A. Chez l’enfant : TDAH, TOP et désynchronisation des rythmes de transition
Quand le corps ne peut pas encore porter la compensation
Chez l’enfant, la désynchronisation du système tonico-ventilatoire ne s’exprime pas de la même manière que chez l’adulte. Non pas parce que les mécanismes seraient différents, mais parce que le système est encore en cours de maturation, tant sur le plan neuromusculaire que neurophysiologique.
Le corps de l’enfant est souple, plastique, peu enclin à la rigidification chronique. Les contraintes respiratoires et tonico-posturales ne s’inscrivent donc pas prioritairement dans les tissus. Elles s’expriment ailleurs : dans le comportement, l’attention et la régulation émotionnelle.
C’est dans ce contexte que s’inscrivent les tableaux cliniques associant TDAH (trouble du déficit de l’attention avec ou sans hyperactivité) et TOP (trouble oppositionnel avec provocation), trop souvent abordés sous l’angle exclusif du contrôle comportemental ou des fonctions exécutives.
Un système en hypervigilance plutôt qu’un cerveau déficient
De nombreux enfants présentant un TDAH, avec ou sans TOP, ne manquent ni d’intelligence, ni de motivation, ni même de capacités attentionnelles au sens strict. Ce qui fait défaut, plus subtilement, c’est la capacité à moduler l’état d’activation interne.
Ces enfants semblent pris dans un paradoxe physiologique :
- Incapables de se poser durablement sans s’agiter,
- Mais tout aussi incapable de maintenir un état de vigilance stable sans se suractiver.
Cette instabilité ne relève pas d’un choix volontaire, mais d’un désaccord rythmique. Le système nerveux peine à accéder aux états intermédiaires, ces états de transition indispensables à l’autorégulation.
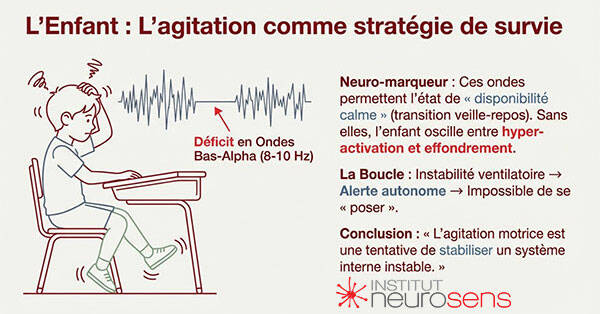
Le rôle central des ondes bas-alpha : une physiologie de la transition
L’analyse en EEG quantitatif (EEGq) apporte ici un éclairage particulièrement cohérent. Chez de nombreux enfants TDAH, notamment lorsqu’un TOP est associé, on observe une carence d’activité dans les ondes bas-alpha, généralement situées entre 8 et 10 Hz, souvent autour de 9 Hz.
Bien sûr, les profils EEGq sont hétérogènes : le bas-alpha est un repère fréquent dans certains tableaux cliniques, pas une signature unique du TDAH.
Ces ondes occupent une place singulière dans la dynamique cérébrale.
Elles ne correspondent ni au repos profond, ni à l’alerte focalisée, mais à un état de disponibilité calme, typique des transitions veille-repos, attention diffuse-attention engagée.
Physiologiquement, les ondes bas-alpha participent :
- A l’inhibition souple,
- A la mise en veille des réponses motrices excessives,
- A la capacité de ralentir sans s’effondrer,
- Et à l’intégration des informations corporelles internes.
Lorsqu’elles sont déficitaires, le cerveau de l’enfant reste coincé dans des états polarisés :
soit trop activé, soit en chute brutale vers la fatigue ou la dissociation.
Respiration, tonus et EEG : une même désynchronisation
Dans une lecture systémique, cette carence en bas alpha ne peut être isolée de la physiologie corporelle. Elle s’inscrit dans une dynamique plus large impliquant la respiration, le tonus et la régulation autonome.
Chez l’enfant présentant une instabilité respiratoire nocturne ou un effort ventilatoire chronique discret :
- Le système nerveux autonome reste en alerte,
- Le tonus de fond ne redescend pas complètement,
- Les états de transition deviennent difficiles à atteindre.
Le cerveau peine alors à générer des rythmes intermédiaires stables.
Les ondes bas-alpha, qui nécessitent une sécurité physiologique minimale, ne peuvent s’installer durablement.
Dans ce contexte, l’agitation motrice, l’impulsivité et parfois l’opposition ne sont pas des troubles du comportement au sens strict, mais des tentatives d’autorégulation. Le mouvement devient un moyen de stabiliser un système interne instable, tout comme la posture ou la marche jouent ce rôle chez l’adulte.
Le TOP comme expression relationnelle d’un système saturé
Lorsque le TDAH s’accompagne d’un TOP, la dimension relationnelle devient plus visible. Mais là encore, une lecture strictement psychologique est insuffisante.
L’opposition, la provocation, le refus de l’autorité peuvent être compris comme l’expression d’un système saturé, incapable de supporter des contraintes supplémentaires sans perdre le contrôle. Dans un organisme déjà mobilisé pour respirer, se tenir et rester vigilant, toute demande externe devient potentiellement menaçante.
Le comportement oppositionnel n’est alors pas un défi adressé à l’adulte, mais une réaction défensive face à une surcharge interne.
Une absence de douleur… mais pas d’absence de coût
Contrairement à l’adulte, l’enfant ne présente généralement ni cervicalgies ni douleurs chroniques. Cela ne signifie pas que le système est indemne, mais qu’il n’a pas encore atteint le stade de la somatisation biomécanique.
Le coût se paie ailleurs :
- Dans l’épuisement attentionnel,
- Dans la difficulté à entrer dans les apprentissages
- Dans les tensions familiales et scolaires,
- Et parfois dans l’estime de soi, mise à mal par une lecture moralisante des comportements.
Ce point est crucial, car il rappelle que l’absence de douleur ne doit pas être interprétée comme une absence de désorganisation physiologique.
Implications cliniques : restaurer la transition plutôt que contrôler le symptôme
Dans cette perspective, toute approche centrée uniquement sur le contrôle comportemental ou la performance attentionnelle risque de passer à côté de l’essentiel. Tant que les rythmes de transition ne sont pas restaurés, le système continuera à osciller entre hyperactivation et effondrement.
L’enjeu clinique n’est pas de “calmer” l’enfant, mais de :
- Sécuriser la respiration,
- Abaisser le tonus de fond,
- Resynchroniser les rythmes lents,
- Et permettre au cerveau d’accéder à des états intermédiaires stables.
C’est précisément ce que vise l’approche en Neurothérapie Intégrative, en travaillant conjointement sur le corps, la respiration, le sommeil et l’activité cérébrale, plutôt que sur les symptômes isolés.
Transition vers la suite
Ce que l’enfant exprime par l’agitation et l’opposition, l’adulte l’exprimera plus tard par la douleur et la rigidification posturale. La différence n’est pas dans la physiologie, mais dans la forme d’expression permise par l’âge et la maturation du système.
C’est ce que nous allons maintenant explorer à travers le tableau clinique de l’adulte souffrant de cervicalgies et de névralgies cervico-brachiales.
Encadré pédagogique
Quand la recherche éclaire la clinique : respiration, posture et régulation.
Les travaux récents en neurophysiologie respiratoire, notamment la thèse de Rémi Valentin (2024), montrent que chez les patients présentant une instabilité des voies aériennes supérieures, la respiration à l’éveil cesse d’être un automatisme silencieux. Elle mobilise alors des réseaux corticaux moteurs et prémoteurs, traduisant une « corticalisation » de l’effort ventilatoire. Cette mobilisation chronique modifie le contrôle postural, la marche et l’état d’éveil, révélant un lien étroit entre respiration, tonus et organisation motrice.
Ces données confirment que la respiration ne constitue pas un simple arrière-plan physiologique, mais un organisateur central de la stabilité corporelle et de la disponibilité fonctionnelle du système nerveux. Lorsqu’elle devient coûteuse, le cerveau reste engagé dans une régulation permanente, introduisant un coût attentionnel et adaptatif souvent invisible dans l’évaluation clinique classique.
L’approche développée à l’Institut Neurosens s’inscrit dans cette continuité, sans transposition directe des résultats expérimentaux en protocoles standardisés. Elle propose une lecture systémique intégrative, à travers le concept de Système Tonico-Ventilatoire (STV), pour comprendre comment respiration, posture, sommeil, cognition et émotions interagissent dans des dynamiques non linéaires, tout au long du développement et des trajectoires de vie. Dans cette perspective, les ajustements posturaux ou respiratoires observés ne sont pas considérés comme des dysfonctionnements isolés, mais comme des réponses adaptatives à une contrainte physiologique persistante.
Il ne s’agit donc pas d’opposer recherche et clinique ni de réduire la complexité humaine à des marqueurs isolés. La recherche décrit des mécanismes ; la clinique interroge leur inscription vivante, évolutive et parfois coûteuse pour le sujet. C’est dans cet espace de dialogue que s’inscrit la neurothérapie intégrative, en soutenant les capacités d’autorégulation du système plutôt qu’en cherchant à corriger des symptômes dissociés.
IV - B. Chez l’adulte : cervicalgies et névralgies cervico-brachiales
Quand la compensation physiologique se fige dans les tissus
Chez l’adulte, la désynchronisation du système tonico-ventilatoire ne s’exprime plus prioritairement par le comportement, mais par le corps lui-même. Avec les années, les stratégies adaptatives mises en place pour faire face à une contrainte respiratoire chronique cessent d’être réversibles. Elles s’inscrivent dans les tissus, dans le tonus de fond, dans l’organisation posturale. La douleur devient alors le langage principal du système.
Les cervicalgies et les névralgies cervico-brachiales (NCB) constituent, dans ce cadre, des tableaux cliniques particulièrement révélateurs. Souvent qualifiées de “mécaniques”, parfois attribuées à l’usure, au stress ou à de simples déséquilibres posturaux, elles peuvent être relues comme l’aboutissement d’un effort ventilatoire chronique ayant progressivement mobilisé le cou et la ceinture scapulaire comme zones de compensation.
Cette lecture n’exclut ni les facteurs mécaniques locaux ni les facteurs psychosociaux ; elle propose un niveau d’organisation supplémentaire : le coût ventilatoire chronique et ses compensations.
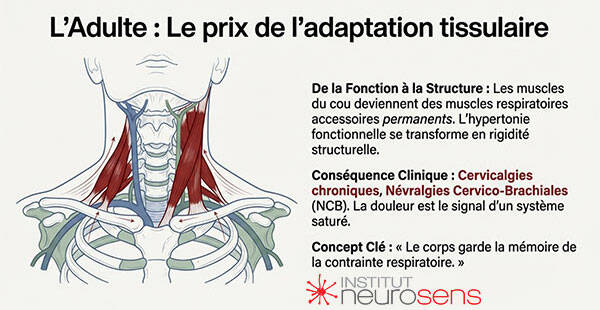
Le cou comme carrefour fonctionnel
Anatomiquement et fonctionnellement, la région cervicale occupe une place stratégique. Elle se situe à l’interface de plusieurs systèmes :
- Les voies aériennes supérieures,
- La posture céphalique,
- Les chaînes musculaires respiratoires accessoires,
- Et les voies neurovasculaires destinées au membre supérieur.
Lorsque la respiration devient coûteuse, le cou est l’une des premières régions à être sollicitée. L’hyperextension cervicale, la projection antérieure de la tête et la rigidification des muscles sous-occipitaux ne sont pas des anomalies isolées, mais des ajustements visant à maintenir l’ouverture des voies aériennes et à soutenir l’effort ventilatoire.
Avec le temps, ces ajustements deviennent permanents. Le tonus cervical ne redescend plus complètement, même au repos. Les muscles du cou cessent d’être de simples muscles posturaux pour devenir, de fait, des muscles respiratoires accessoires chroniquement sollicités.
De l’hypertonie fonctionnelle à la douleur
Cette hypertonie persistante a plusieurs conséquences :
- Diminution de la variabilité tonique,
- Perte de la mobilité fine entre les segments cervicaux,
- Compression ou irritation des structures nerveuses périphériques,
- Surcharge des chaînes myofasciales cervico-scapulaires.
La douleur apparaît alors, non comme un accident soudain, mais comme le signal tardif d’un système saturé. Dans le cas des névralgies cervico-brachiales, l’irritation radiculaire ou des plexus ne peut être compris indépendamment de cette surcharge fonctionnelle globale.
Il est fréquent que les patients décrivent une douleur fluctuante, sensible à la fatigue, au stress, ou aux variations de l’état respiratoire. Ces éléments cliniques, souvent considérés comme “non spécifiques”, sont en réalité des indices précieux du lien entre douleur, respiration et régulation tonique.
Respiration corticalisée et rigidification posturale
Les travaux de Similowski et de son équipe apportent ici un éclairage déterminant. Chez l’adulte présentant un effort ventilatoire chronique, la respiration à l’éveil mobilise davantage les aires corticales motrices et prémotrices. Respirer n’est plus un automatisme silencieux, mais une fonction surveillée, soutenue par le cortex.
Cette respiration corticalisée, c’est-à-dire nécessitant davantage de contrôle par des réseaux corticaux habituellement peu sollicités au repos, s’accompagne d’une rigidification posturale. Le corps perd sa capacité à dissocier respiration et posture. Chaque inspiration entraîne une mobilisation excessive du tronc et du cou. Le couplage posturo-ventilatoire devient contraignant, coûteux, peu flexible.
Dans ce contexte, les tentatives de correction posturale isolée, de renforcement musculaire ou de mobilisation locale peuvent apporter un soulagement transitoire, mais échouent souvent à produire des effets durables. Elles n’agissent pas sur la cause fonctionnelle profonde : l’effort ventilatoire chronique qui continue d’organiser le système.
Une douleur qui remplace le comportement
Dans une lecture développementale, il est frappant de constater que ce que l’enfant exprime par l’agitation et l’opposition, l’adulte l’exprime par la douleur. Le système, devenu plus rigide avec l’âge, ne peut plus “décharger” par le mouvement ou le comportement. Il somatise.
La douleur devient alors une forme de régulation paradoxale : elle impose un ralentissement forcé, limite l’activité, signale l’épuisement des capacités adaptatives. En ce sens, elle n’est pas seulement un symptôme à éliminer, mais un message physiologique indiquant que le système a atteint ses limites.
Implications cliniques : sortir de la logique locale
Comprendre les cervicalgies et les NCB à partir du STV conduit à un changement profond de stratégie clinique. Il ne s’agit plus uniquement de “traiter le cou”, mais de :
- Réduire l’effort ventilatoire diurne,
- Restaurer une respiration plus automatique et moins corticalisée,
- Diminuer le tonus de fond,
- Resynchroniser les rythmes lents du système.
Ce travail implique nécessairement une approche globale, intégrant la respiration, la posture, le sommeil et la régulation neurovégétative. Sans cette lecture systémique, le risque est grand de multiplier les interventions locales sans jamais modifier l’organisation profonde du système.
Continuité avec les tableaux de l’enfance
Les cervicalgies et les névralgies cervico-brachiales de l’adulte ne surgissent pas ex nihilo. Elles s’inscrivent dans une trajectoire adaptative de longue durée, souvent amorcée dès l’enfance par des troubles du sommeil, de la respiration ou de l’autorégulation.
Relier ces tableaux permet non seulement de mieux comprendre la douleur chronique, mais aussi de repenser la prévention. Ce qui n’a pas pu s’exprimer par le comportement chez l’enfant finit par s’inscrire dans les tissus chez l’adulte.
Transition vers la conclusion
Ainsi, de l’enfant agité à l’adulte douloureux, ce n’est pas la physiologie qui change, mais la manière dont le système exprime sa désynchronisation. La respiration, le tonus et la posture constituent le fil rouge de cette continuité.
C’est sur cette base que peut se construire une clinique véritablement intégrative, capable d’anticiper plutôt que de réparer, et de restaurer la synchronie plutôt que de combattre les symptômes.
Implications cliniques et perspectives de prévention
Restaurer la synchronie plutôt que corriger le symptôme
Les données issues des travaux de Clavel, Valentin et Similowski, mis en perspective dans une lecture systémique du Système Tonico-Ventilatoire (STV), conduisent à un changement profond de posture clinique. Elles invitent à déplacer le centre de gravité de l’intervention : du symptôme visible vers l’organisation rythmique du système.
1. En clinique : sortir de la logique locale
Qu’il s’agisse :
- De troubles du comportement chez l’enfant (TDAH, TOP),
- Ou de douleurs cervico-brachiales chez l’adulte,
les approches centrées exclusivement sur la zone d’expression (comportement, cou, épaule, attention) risquent de rester incomplètes si elles ne prennent pas en compte la contrainte ventilatoire chronique et ses effets sur le tonus et la posture.
L’enjeu clinique devient alors :
- D’identifier les signes d’un effort ventilatoire persistant, y compris à l’éveil,
- De repérer les marqueurs d’une désynchronisation des rythmes lents (respiration, tonus, vigilance),
- Et de comprendre la plainte non comme un dysfonctionnement isolé, mais comme une stratégie adaptative arrivée à saturation.
2. Chez l’enfant : prévenir avant que le corps ne porte la charge
Chez l’enfant, l’absence de douleur ne doit pas être interprétée comme un signe de normalité physiologique. L’agitation, l’impulsivité ou l’opposition peuvent constituer des signaux précoces d’une difficulté d’autorégulation liée à une respiration instable ou à un tonus de fond élevé.
Une lecture intégrative permet alors :
- D’intervenir en amont,
- De soutenir la maturation des rythmes de transition (veille-repos),
- Et de réduire le risque de voir ces adaptations s’inscrire plus tard dans la biomécanique.
La prévention ne vise pas à normaliser le comportement, mais à restaurer des conditions physiologiques de sécurité, favorables à l’émergence spontanée de l’autorégulation.
3. Chez l’adulte : désinstaller la compensation plutôt que “réparer”
Chez l’adulte douloureux, la tentation est grande de chercher la lésion, la dysfonction locale ou le “maillon faible”. Si ces éléments existent parfois, ils ne suffisent pas à expliquer la chronicité des symptômes.
Une approche fondée sur le STV conduit à :
- Interroger la place de la respiration dans la douleur,
- Comprendre le rôle du tonus cervical comme soutien ventilatoire,
- Et viser une diminution du coût neuromusculaire de la respiration.
La réduction de la douleur devient alors une conséquence d’une réorganisation fonctionnelle plus globale, et non l’objectif isolé de l’intervention.
4. Une prévention transversale, tout au long de la vie
L’un des apports majeurs de cette lecture est de montrer que les troubles de l’enfance et les douleurs de l’adulte ne relèvent pas de champs distincts, mais d’une même trajectoire adaptative, modulée par l’âge.
Cela ouvre la voie à une prévention transversale :
- en pédiatrie et en milieu scolaire,
- Dans le suivi des troubles du sommeil,
- En santé au travail,
- Et dans les parcours de prise en charge de la douleur chronique.
Prévenir, dans ce cadre, ne signifie pas dépister une pathologie, mais repérer une désynchronisation avant qu’elle ne se fixe.
5. Vers une clinique de la synchronie
Enfin, cette approche invite à repenser les critères de réussite clinique.
L’amélioration ne se mesure pas uniquement à la disparition d’un symptôme, mais à des indices plus fins :
- Respiration plus automatique,
- Tonus de fond plus modulable,
- Meilleure tolérance aux transitions,
- Récupération d’une variabilité physiologique.
Autant de marqueurs d’un système qui a retrouvé une marge de manœuvre adaptative.
C’est dans cette perspective que la Neurothérapie Intégrative propose une clinique de la synchronie retrouvée, au service du développement, de la prévention et du soulagement durable.
Conclusion générale
D’une lecture symptomatique à une physiologie du développement
Au terme de ce parcours, une évidence s’impose : les tableaux cliniques du TDAH avec TOP chez l’enfant et des cervicalgies ou névralgies cervico-brachiales chez l’adulte ne peuvent plus être pensés comme des entités indépendantes, relevant de champs disciplinaires distincts. Ils constituent, à des âges différents, des expressions adaptatives d’un même désaccord physiologique, centré sur la régulation respiratoire, tonique et rythmique.
Les travaux de Clavel ont montré que le SAOS n’est pas seulement un trouble du sommeil, mais un facteur de réorganisation posturale à l’éveil, révélant une altération du couplage posturo-respiratoire. Ceux de Valentin et Similowski ont prolongé cette compréhension en mettant en évidence le coût neurophysiologique de l’effort ventilatoire chronique, y compris en dehors du sommeil, via une respiration partiellement corticalisée et une rigidification des coordinations motrices.
L’originalité de la perspective proposée ici ne réside pas dans la remise en cause de ces travaux — bien au contraire — mais dans leur mise en continuité développementale. Ce que ces recherches décrivent avec précision chez l’adulte devient intelligible, sous une autre forme, chez l’enfant. La différence ne tient pas aux mécanismes, mais au mode d’expression permis par la maturité du système.
Chez l’enfant, la désynchronisation des rythmes lents — notamment ceux de transition veille-repos — s’exprime par l’agitation, l’impulsivité et l’opposition. Chez l’adulte, cette même désynchronisation, longtemps compensée, s’inscrit dans les tissus et se manifeste par la douleur. Dans les deux cas, le système tente de préserver une fonction vitale essentielle : respirer de façon suffisamment efficace pour maintenir l’équilibre global.
Le Système Tonico-Ventilatoire (STV) offre un cadre conceptuel permettant de relier ces observations sans réduire la complexité du vivant. Il ne s’agit pas d’un modèle causal linéaire, mais d’une lecture systémique, où respiration, tonus, posture et rythmes cérébraux co-évoluent dans une dynamique d’adaptation permanente. Dans cette perspective, les symptômes cessent d’être des anomalies isolées pour devenir des indicateurs de synchronie ou de désynchronie du système.
Ouverture : vers une recherche clinique transversale
Cette approche ouvre des perspectives de recherche encore largement inexplorées. Elle invite à concevoir des protocoles intégratifs capables de mesurer simultanément :
- Les paramètres ventilatoires (nocturnes et diurnes),
- Les marqueurs posturaux et tonico-moteurs,
- Les indices de régulation neurovégétative,
- Et les signatures électrophysiologiques des rythmes lents (EEG quantitatif).
Une telle recherche permettrait de tester l’hypothèse centrale de cet article :
la continuité physiopathologique entre troubles neurodéveloppementaux et douleurs chroniques, médiée par l’effort ventilatoire et la désynchronisation des rythmes de régulation.
Dans ce cadre, le dialogue entre physiologie respiratoire, neurosciences du développement et clinique intégrative apparaît non seulement pertinent, mais nécessaire. Il ne s’agit pas d’étendre abusivement un champ à un autre, mais de reconnaître que le vivant ne segmente pas ses fonctions comme nos disciplines académiques.
C’est précisément dans ces zones de recouvrement — entre sommeil, respiration, posture, cognition et comportement — que se jouent aujourd’hui les enjeux majeurs de la prévention et de la compréhension des trajectoires cliniques à long terme.
Un mot de clôture
Relier le TDAH de l’enfant à la douleur de l’adulte peut sembler audacieux. Mais c’est peut-être le prix à payer pour sortir d’une clinique fragmentée et redonner au corps et au cerveau leur unité fonctionnelle.
Ce que cet article propose, en définitive, n’est pas un nouveau diagnostic, mais une autre manière d’écouter la physiologie — dans le temps long du développement humain.
Joël Lemaire
Kinésithérapeute
Président & Cofondateur Institut Neurosens
D.I.U. Posturologie clinique
D.U. Perception Action Troubles des Apprentissages
Membre de la Société Française de Physiothérapie
Membre de l'Association de Psychophysiologie Appliquée et Biofeedback - AAPB
Membre de la Société Internationale de Neurorégulation et la Recherche - ISNR
Co-Auteur : TDAH-Les causes cachées, les solutions efficaces
Co-Auteur : Sommet Francophone du TDAH